Понятием «срединные структуры мозга» в электроэнцефалографии объединяют образования продолговатого мозга, моста, среднего мозга, таламуса и гипоталамуса, а также в ряде случаев некоторые отделы медиобазальных образований, входящих в так называемую лимбическую систему (гиппокамп, миндалина, орбитальная кора, передние отделы цингулярной извилины), и поперечные спайки мозга, объединяющие эти образования, расположенные в двух полушариях. Для включения перечисленных образований в единую систему существует ряд практических и теоретических обоснований. Как показывают многочисленные экспериментальные и клинические исследования, активность названных образований характеризуется высокой степенью взаимодействия гомологичных ядер и образований двух полушарий, а также систем, расположенных по вертикали.
Так, имеются многочисленные данные о том, что модулирующие влияния лимбических образований на уровень функциональной активности мозга, функцию внимания и регуляцию аффективного тонуса осуществляются через системы восходящей ретикулярной формации среднего мозга. Сомногенные механизмы переднего мозга также реализуют свое действие опосредованно через каудальный дезактивирующий и таламический синхронизирующий механизм ретикулярной формации1. В экспериментальных исследованиях и при регистрации ЭЭГ у больных через долгосрочные имплантированные электроды показано также билатеральное вовлечение в патологическую активность медиобазальных лимбических систем при локализации доминантного патологического источника импульсации в одном из полушарий, причем чаще всего эта вторичная билатеральная синхронизация и генерализация патологической активности реализуется через ретикулярные стволовые и таламические механизмы 23. Все эти сведения имеют большое значение для понимания происхождения изменений на ЭЭГ при поражении срединных структур мозга.
Эти структуры мозга могут вовлекаться в патологический процесс при некоторых типах энцефалитов, избирательно поражающих стволовые отделы мозга, при нарушениях кровообращения в системе вертебробазилярных артерий, питающих стволовые отделы, при опухолях как самого ствола, так и прилегающих к нему образований (мозжечок, основание черепа, эпифиз, гипофиз)4.
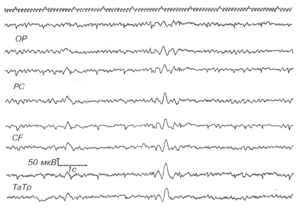
Вследствие диффузных и симметричных проекций срединных структур мозга на кору возникающие при их вовлечении в патологический процесс изменения электрической активности носят диффузный и билатерально-синхронный характер. Наиболее типичным признаком поражения срединных структур мозга являются генерализованные билатерально-синхронные θ- и δ-волны. В зависимости от тяжести поражения они могут быть более или менее постоянными либо возникать периодически или в виде вспышек (рис.1). При этом патологическая активность тем регулярнее и симметричнее, чем ниже в стволе локализуется патологический фокус.
Очевидно, это связано с меньшей дифференцированностью влияний нижнестволовых (ромбэнцефалических и мезэнцефалических) отделов ретикулярной формации на активность мозга, чем влияний более высоко лежащих таламических и лимбических механизмов56.
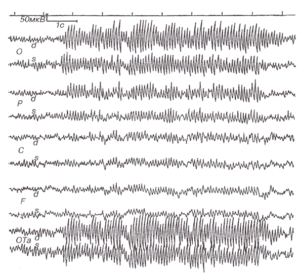
В некоторых случаях поражение срединных структур мозга может проявляться билатерально-синхронными генерализованными вспышками высокоамплитудных (выше 100-120 мкВ) α-волн (рис. 2) или β-колебаний амплитудой более 30 мкВ (рис. 3).
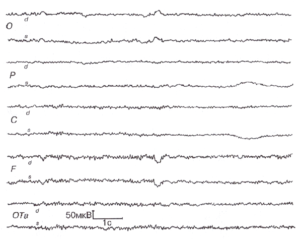
При поражении нижнестволовых отделов мозга травматического, дезонтогенетического и сосудистого генеза, по-видимому, в связи с дисфункцией ретикулярных синхронизирующих механизмов на ЭЭГ могут наблюдаться изменения по типу десинхронизации78. При отсутствии α-ритма по всем отведениям регистрируется низкоамплитудная (< 20 мкВ), полиморфная, по преимуществу высокочастотная активность. Низкоамплитудные ЭЭГ являются вариантом нормы. В связи с этим трактовать их как проявление поражения ствола мозга можно только при учете клиники. Заключение по ЭЭГ в этом случае должно носить условный характер, категорические формулировки недопустимы (рис. 4).
Как правило, ЭЭГ не позволяет с уверенностью говорить об уровне поражения, поскольку характер ее изменений зависит от конкретного вовлечения синхронизирующих или десинхронизирующих механизмов, локализующихся на всех уровнях, начиная с бульбарного и кончая фронтальной лимбической корой, от характера этого вовлечения (возбуждающего или деструктивного), от нейродинамических изменений взаимодействия множественных мозговых неспецифических систем при патологии и, наконец, самое главное, от массивности поражения мозговых структур. Тем не менее, опыт многолетнего диагностического использования ЭЭГ во многих лабораториях мира, в ряде случаев проверенный специальными модельными экспериментальными исследованиями на животных, позволяет очертить некоторые общие закономерности взаимоотношения некоторых типов поражений с определенными уровнями стволово-срединных структур.
Поражение ствола мозга
В данном контексте под стволом мозга мы подразумеваем международное определение, включающее отделы начиная от продолговатого до среднего мозга включительно. Учитывая ограниченность объема этого образования, большинство патологических процессов всегда захватывают в той или иной степени несколько его уровней или оказывают на них влияние, поэтому узко вычленить изменения, характерные для ограниченных отделов, практически нереально. Осмысленным представляется хотя бы более детально проанализировать данные, основанные на случаях, где уровень поражения был точно верифицирован визуализационными методами (КТ, ЯМРТ) и на аутопсии. Вначале проанализируем данные при ишемических нарушениях, поскольку они не вызывают дислокационных и ликвородинамических воздействий на расстоянии, что позволяет связывать наблюдаемые изменения ЭЭГ именно с пораженной структурой.
Тромбоз основной артерии вызывает инфаркты преимущественно продолговатого мозга и моста, в меньшей степени страдают средний мозг и более высокие уровни, так как там компенсация осуществляется через виллизиев круг. Таким образом, эти нарушения можно рассматривать как модель преимущественного поражения нижнего стволового уровня (продолговатый мозг и мост). Они обычно не сопровождаются появлением медленных колебаний в ЭЭГ. В половине случаев сохраняется а-ритм с нормальными реакциями на афферентную стимуляцию, в части случаев наблюдается низкоамплитудная ЭЭГ. В ряде наблюдений описана хроническая бессонница, что адекватно представлениям о роли бульбо-понтинной синхронизующей ретикулярной формации в организации медленного сна. Вследствие поражения на уровне моста структур, связанных со стадией сна с БДГ, могут наблюдаться нарушения в виде его отсутствия, сокращения длительности или диссоциации его компонентов. Медленные колебания наблюдаются при присоединении ишемических размягчений на более высоком мезенцефальном и (или) диэнцефальном уровне910111213.
При преимущественном поражении на мезенцефальном уровне наблюдаются генерализованные билатерально-синхронные медленные волны или картина бета-комы с паттерном сна. При ограниченных мезенцефальных деструкциях медленноволновая активность чередуется с периодами нормального aльфа-ритма, а в картине сна отмечаются смены стадий с наличием БДГ-сна. Обусловлено это, очевидно, сохранностью понтинного механизма БДГ-сна и таламических неспецифических систем генерации a-активности14.
При массивном деструктивном двустороннем поражении ствола с включением среднего мозга возникает картина α-комы. Предполагается, что в этих случаях сохранность α-активности обусловлена интактностью таламо-кортикальных систем ее генерации, а тотальная деструкция нижне-стволовых синхронизирующих и мезенцефальных десинхронизирующих механизмов с одновременным выключением специфических и неспецифических систем восходящей активации обусловливает автономность и ареактивность ЭЭГ15.
Следует отметить, что изложенные выше данные касаются необратимых деструктивных, часто витальных нарушений. В случаях, когда нарушения проявляются в основном клинической симптоматикой без грубых морфологических нарушений стволовых структур, изменения ЭЭГ могут быть более мягкими и носят транзиторный характер, соответственно фазе патологического процесса.
Здесь уместно обсудить распространенное в отечественной литературе и практике мнение о том, что поражение каудальных отделов ствола приводит к появлению билатерально-синхронных медленных или гиперсинхронных волн в задних, а поражение ростральных отделов ствола — в передних отделах1617. Анализируя цитированные сообщения, можно сделать следующие выводы:
- наблюдения касаются детской возрастной группы;
- в приведенных случаях имеет место окклюзионная гидроцефалия третьего желудочка мозга;
- ни в одном случае нет патогистологически верифицированных указаний на поражение конкретных стволовых структур, а в ряде приводимых наблюдений отсутствует адекватная нозо-синдромологическая диагностика;
- анализ приводимых ЭЭГ говорит о том, что медленная активность в задних отведениях полностью соответствует характеристикам «медленного α-варианта» ЭЭГ.
Таким образом, очевидно, что обсуждаемые изменения ЭЭГ не могут быть интерпретированы именно как проявление патологии нижних стволовых отделов. Они являются в случаях окклюзирующих поражений на уровне задней черепной ямы симптомом на расстоянии — следствием нарушения функции таламических ядер, окружающих третий желудочек и связанных с генерацией α-ритма, в результате механического гидроцефального и гипергидрационного воздействия18. В детском и подростковом возрасте медленныйαa-вариант встречается намного чаще, чем во взрослом и отражает существенный разброс в скорости созревания срединных структур в норме19. В условиях гипертензионной гидроцефалии третьего желудочка, имеющей место в цитированных выше публикациях, задержка нормального нарастания частоты доминантного ритма является естественным следствием дисфункции диэнцефальных, т.е. ростральных срединных структур головного мозга, а не прямым результатом не доказанного поражения нижнестволовых уровней. Таким образом, представления о преимущественном преобладании билатерально-синхронных колебаний в передних отделах при ростральных, а в задних — при каудальных поражениях ствола представляются необоснованными, а диагностические заключения на основе этого критерия — произвольными и неадекватными.
Суммируя, можно сказать, что изменения ЭЭГ при поражении стволовых структур носят симметричный характер и, за исключением нарушений по типу десинхронизации и, соответственно, снижения амплитуды, проявляются высокоамплитудными билатерально-синхронными a-волнами, билатерально-синхронными медленными волнами или вспышками высокоамплитудных колебаний. При этом вероятность появления медленных волн, амплитуда и степень замедления частоты тем больше, чем выше локализуется поражение:
- нижнестволовые поражения проявляются наиболее часто низкоамплитудными ЭЭГ или высокоамплитудными α-колебаниями,
- поражения среднего уровня ствола — θ-волнами,
- верхнего ствола (средний мозг и мезодиэнцефальный переход) — δ-волнами. Регулярность и ритмичность активности тем выше, чем ниже уровень поражения.
Поражение срединных структур полушарий
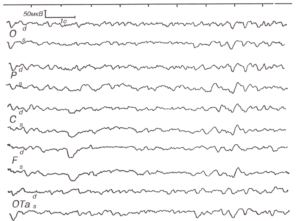
Двустороннее или медиально локализованное поражение гипоталамических структур приводит к появлению билатерально-синхронных вспышек или постоянных билатерально-синхронных медленных колебаний в ЭЭГ. Чаще всего это волны δ-диапазона (рис. 1). Аналогичные изменения наблюдаются и при двустороннем поражении таламуса (Szirmai I. et al., 1977).

Латерализованное поражение таламуса, как правило, вызывает появление билатерально-синхронных широко распространенных δ-волн с амплитудным преобладанием на стороне поражения (см. рис. 2). Иногда грубые деструктивные латерализованные таламические поражения дают картину симметричных билатерально-синхронных или даже преобладающих на интактной стороне медленных колебаний. Это обусловлено тем, что из-за мощных поперечных спаек, связывающих оба таламуса по существу в единую ритмогенную структуру, образуется единый патологический паттерн активности, объединяющий оба таламуса. Однако вследствие поражения деструктивным процессом одного из зрительных бугров и нарушений связи его с корой соответствующего полушария патологическая активность на пораженной стороне оказывается менее регулярной и выраженной20. В таких случаях существенную помощь в определении локализации патологического фокуса может оказать проба со световой ритмической стимуляцией. Как уже указывалось, при этой пробе наблюдается усвоение ЭЭГ-рит-мов световых мельканий. Этот эффект возникает за счет функционирования таламокортикальных реле. В случае нарушения таламокортикальных связей и поражения ядер таламуса передача ритмической импульсации с периферии к коре нарушается, и на стороне поражения реакция усвоения ритма или отсутствует, или плохо выражена, в то время как на стороне морфологически интактного таламуса наблюдаются исчезновение медленной патологической активности и замена ее ритмической активностью, соответствующей частоте световых мельканий.
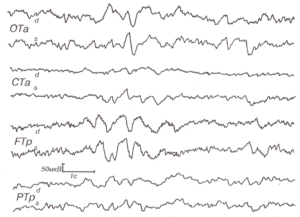
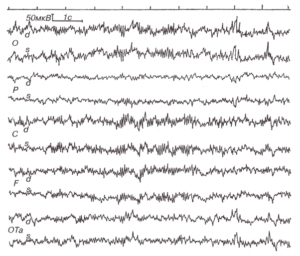
При отсутствии возможности предъявления ритмической световой стимуляции или при тяжелом коматозном состоянии, при котором реакция усвоения ритма может отсутствовать, возможно использовать любые другие активирующие стимулы: звуковые, тактильные, ноцицептивные. При этом на стороне морфологически интактного полушария возникает реакция активации в виде перестройки ритма (обычно в сторону нарастания частоты и падения амплитуды), в то время как на стороне поражения сохраняется монотонная фоновая активность без заметных изменений в ответ на стимуляцию. Описанные пробы эффективны при латерализованном поражении любых срединных структур, а не только таламуса, когда фоновая ЭЭГ не дает ясности в отношении стороны поражения. Грубое деструктивное поражение мозолистого тела вызывает появление широко распространенных медленных колебаний в симметричных отделах полушарий, в основном в областях проекции волокон мозолистого тела, соответствующих поражению. Особенностью их является то, что, возникая одновременно в гомотопных отделах обоих полушарий, они, однако, как правило, асимметричны и не строго билатерально-синхронны. Нарушения билатеральной синхронии и симметричности обусловлены тем, что мозолистое тело является одним из важнейших механизмов двусторонней синхронизации активности полушарий и соответственно разрушение патологическим процессом этой структуры вызывает нарушение когерентности их активности2122(рис. 3).

Патологические процессы в структурах лимбической системы в зависимости от характера и локализации вызывают различные изменения ЭЭГ. Поражения ядер перегородки, свода, преоптической коры, цингулярной извилины даже при одностороннем вовлечении могут давать нелатерализованные медленные билатеральносинхронные волны, в основном δ-диапазона, что обусловлено их срединной локализацией и тесными двусторонними функциональными связями. Амплитуда патологических колебаний может преобладать на стороне поражения. При двусторонних поражениях устойчивые амплитудные асимметрии не наблюдаются (см. рис. 4).
Footnotes
- Bremer E. Preoptic hypnogenic area and reticular activating system / Arch. Ital. biol., 1973, v. III, P-85-111.
- Бехтерева Н.П. Смирнов В.М., Бондарчук А.Н. Физиология и патофизиология глубоких структур мозга человека. Л-М. Медицина. 1967.
- Wieser H.G. Spontane und evozierte Spitzentatigkeit im Tiefen- und Ober-flachen-EEG / EEG-Labor, 1988, Bd. 10, s. 8-30.
- Болдырева Г.Н. Электроэнцефалография при опухолях базальной локализации / / Клиническая электроэнцефалография. — М: Медицина, 1973. — с. 147-172.
- Майорчик В.Е. Изменения ЭЭГ в зависимости от локализации опухоли мозга. Клиническая электроэнцефалография. – М.: Медицина, 1973, с. 106-146.
- Гриндель О.М. Электроэнцефалограмма при черепно-мозговой травме. В кн.: Клиническая электроэнцефалография. М. Медицина. 1973, с. 213—259.
- Зенков Л.Р., Кууз Р.А., Парамонов Л.В. Электрическая активность большого мозга и мозжечка при кранио-вертебральных аномалиях. В кн.: Конференция молодых нейрохирургов. М., 1970.
- Гриндель О.М. Электроэнцефалограмма при черепно-мозговой травме. В кн.: Клиническая электроэнцефалография. М. Медицина. 1973, с. 213—259.
- Markand O.N. Electroencephalogram in «locked-in» syndrome / Electroenceph-alogr. Clin. Neurophysiol., 1976, v. 40, p. 529-534.
- Cummings J.L., Greenberg R. Sleep patterns in the «locked-in syndrome». Elec-troencephalogr. Clin. Neurophysiol. 1977, v. 43, p. 27—271.
- Patterson J.R., Grabois М. Locked-in syndrome: A rewiew of 139 patients / Stroke, 1996, v. 17, p. 758-764.
- Psatta D.M., Matei M. Cerebral evoked potentials in the chronic vertebrobasilar insufficiency / J.Neurol, and psyciat., 1993, v. 31, №3—4, p. 221—238.
- Kamondi A., Szirmai I., Topographic EEG Analysis in two patients with basilar thrombosis / Clin, electroencephalogr., 1993, v. 24, p. 138—145.
- Markand O.N., Dyken M.L. Sleep abnormalities in patients with brain stem lesions I Neurology, 1976, v. 26, p. 769-776.
- Fung P.C., Tucker R.P. Alpha-rhythm and alpha-like activity in coma. Clin. Elec-troenceph. 1984, v. 15, №3, p. 167-172.
- Галкина Н.С. Электроэнцефалограммы детей в норме и при патологии. Клиническая электроэнцефалография. — М.: Медицина, 1973. — с. 270—285.
- Благосклонова Н.К. Оценка патологических знаков на ЭЭГ детей и подростков. В кн.: Благосклонова Н.К., Новикова Л.А. Детская клиническая электроэнцефалография. М., Медицина, 1994. с. 54—61.
- Зенков Л.Р., Диковская Т.А. К вопросу о влиянии внутричерепной гипертензии на электрическую активность головного мозга. Вкн.:Труды 1 МОЛМИ им.И.М.Сеченова, М., 1963.
- Eeg-Olofsson O. The development of the electroencephalogram in normal children and adolescents from the age of 1 through 21 years / Acta, pediat. scand. Suppl. 1970, v. 208, p. 1-47.
- Зенков Л.Р. Новые направления в клинической неврологии. Сов. мед. 1976, №11, с. 43-45.
- Montplaisir J., Nielson T., Cote J., Boivin D., Rouleau I., Lapierre G. Interhemispheric EEG coherence before and after partial callosotomy / Clin, electroencephalogr., 1990, v. 21, p. 42-47.
- Nagase Y., Terasaki O., Okubo Y., Matsuura M., Torn M. Lower interhemispheric coherence in a case of agenesis of corpus callosum / Clin, electroencephalogr., 1994, v. 25, p. 33-39.