Патологические очаговые (фокальные) интериктальные эпилептиформные разряды на ЭЭГ отражают повышенную предрасположенность к развитию эпилептических приступов. Локализация очаговой интериктальной эпилептиформной активности различается по потенциалу возникновения клинических приступов (связанных с данной локализацией) и по клиническим проявлениям, которые могут возникать при приступах данной локализации.
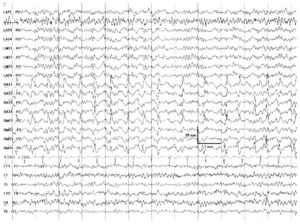
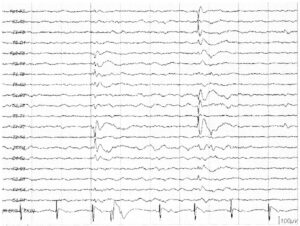
(на нижних 6 каналах) в процессе прехирургического обследования у пациента с резистентной к терапии эпилепсией. Чувствительность верхних (интракраниальных) электродов составляет 75 мкВ по сравнению с 7 мкВ/мм — на скальповой ЭЭГ. Следует отметить отсутствие интериктальных эпилептиформных разрядов на скальповой ЭЭГ по сравнению с регистрацией интракраниальных ЭЭГ-разрядов, возникающих с частотой 1 в секунду, при применении интракраниальных электродов
Часто говорят, что нормальная интериктальная запись ЭЭГ не исключает клинический диагноз эпилепсия. Активность коры, регистрируемая при помощи поверхностной скальповой ЭЭГ, представляет неполное отражение электрической активности всего мозга. Многие глубоко расположенные извилины коры невозможно «увидеть» до введения интракраниальных электродов над поверхностью коры в данной области. Так как скальповая ЭЭГ регистрирует потенциалы коры после их прохождения через цереброспинальную жидкость и менингеальные оболочки, кости черепа и подкожные ткани черепа, «скрытые» или низкоамплитудные потенциалы могут не выявляться на скальповой ЭЭГ. Поэтому на уровне скальповой записи могут возникать трудности с определением источника эпилептогенеза, в таких ситуациях, как очаги, расположенные в глубоких отделах (например, медиальные отделы лобной доли), небольшие ограниченные очаги, быстрое распространение патологической активности по коре, наложение двигательного или миогенного артефакта.
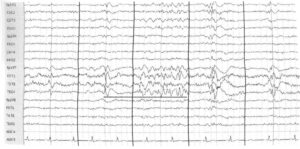
включая острые волны (на 1-й и 2-й секундах записи), спайки и острые волны (на 3-й секунде), комплексы полиспайк—медленная волна (на 4-й секунде) и разряды спайк—волна (на последней секунде записи, представленной на рисунке), зарегистрированная во время рутинной ЭЭГ у пациента с эпилепсией (выделено подчеркиванием)
Возможны различные морфологические проявления эпилептиформных разрядов на ЭЭГ.
К наиболее частым из них относятся спайки и острые волны с последующей медленной волной или без нее. Полиспайки (или множественные спайки) также относят к интериктальной эпилептиформной активности на ЭЭГ. Следует отметить одиночную острую волну на первой секунде записи и комплекс спайк-волна на последней секунде. Как спайки, так и острые волны относятся к интериктальным эпилептиформным разрядам («транзитам»). Острые волны имеют более «притупленную» морфологию по сравнению со спайками и представляют собой элементы интериктальных эпилептиформных разрядов продолжительностью от 70 до 200 мс. У одного и того же пациента часто сочетаются интериктальные эпилептиформные изменения различной морфологии, регистрируемые в разное время (см. Рис. 2). Как спайки, так и острые волны генерируются на вершине кортикальной извилины и имеют полярность, которая чаще негативно направлена на поверхности и регистрируется на скальповой ЭЭГ.
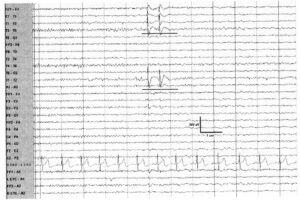
Очаговые интериктальные эпилептиформные разряды предполагают существование механизма формирования фокальных приступов у пациента с клиническим диагнозом эпилепсии или эпилептических приступов. Полярность патологического эпилептиформного разряда обозначается в виде спайка, который очень часто негативно направлен на поверхностной (скальповой) ЭЭГ. Продолжительность разряда составляет 20—70 мс. Предполагается, что разряд < 20 мс исходит из внемозговых источников. В некоторых, но не во всех, случаях спайки сопровождаются последующей медленной волной. Локализация разряда обычно определяет эпилептогенный потенциал, при этом локализация в височных отведениях обычно имеет наибольшую ассоциацию с клиническими проявлениями эпилептических приступов. Кроме того, можно предполагать определенную семиологию приступов при локализации интериктальных эпилептиформных разрядов в передних височных отведениях, что сопряжено с наиболее высоким риском возникновения сложных парциальных эпилептических приступов височной локализации.
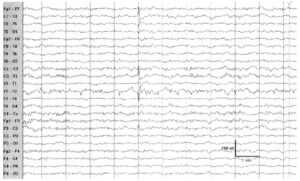
у 43-летнего мужчины после левосторонней височной лобэктомии, проходящего обследование для решения вопроса о повторной операции. Следует отметить положительную реверсию фазы на электроде Т3
Позитивные спайки редко встречаются на ЭЭГ. Интериктальные эпилептиформные разряды (спайки и острые волны) практически всегда негативно направлены на поверхностной ЭЭГ, генерируя в типичных случаях негативно направленную реверсию фазы. В ситуациях, наиболее часто встречающихся в клинической практике, эти разряды могут иметь положительную полярность у пациентов, перенесших хирургическое вмешательство, которое привело к изменению анатомии коры. На ЭЭГ у новорожденных положительно направленные интериктальные эпилептиформные разряды отражают перивентрикулярное поражение и не являются редкостью, но по мере созревания, при отсутствии врожденного порока развития мозга, положительно направленные острые волны становятся редким явлением.
Локализация варьирует в зависимости от очага эпилептической активности, но часто разряды регистрируются в височных областях. Спайки или острые волны в передних височных областях часто имеют клиническую ассоциацию со сложными парциальными эпилептическими приступами, исходящими из височных долей (более чем в 90% случаев). Эти разряды имеют максимум электронегативности в отведениях F7/F8 при размещении электродов по системе «10-20». Однако амплитуда этих интериктальных эпилептиформных разрядов обычно наиболее высока на «истинных височных» (Т1 и Т2), ушных или сфеноидальных электродах, в случае если эти электроды используются. В одной трети случаев наблюдаются билатеральные разряды, активизирующиеся сном, и более четко локализованные в состоянии бодрствования или в REM-сне (в случае их выявления).
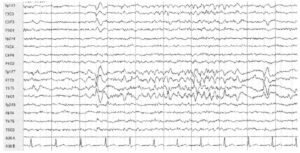
в средних височных отведениях слева у пациента с височной эпилепсией. Следует отметить регионарное θ- и δ-замедление в той же области
Интериктальные эпилептиформные разряды в средних височных отведениях также встречаются у пациентов с височной эпилепсией. В целом интериктальная эпилептиформная активность в средних височных отведениях часто имеет более регионарный характер по распределению при неокортикальной височной эпилепсии. Фокальное замедление и билатеральные разряды встречаются вероятно с равной частотой.
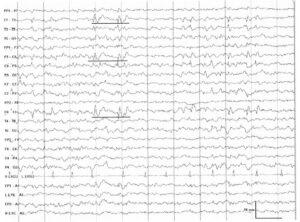
в левой центрально-височной области у пациента с роландической эпилепсией. Следует отметить центральное распределение спайков и их положительную направленность, а также низкую амплитуду в правых лобных отведениях
Доброкачественная эпилепсия детского возраста с центро-темпоральными спайками (или центрально-височными пиками; другое название — роландическая эпилепсия) — часто встречающийся в детском возрасте синдром идиопатической локализационно-обусловленной эпилепсии.
В данном случае положительная реверсия фазы на контралатеральной стороне может выявляться в лобных отведениях, что характеризует тангенциальное расположение диполя при роландической эпилепсии. Острые волны имеют характерную двухфазную морфологию, с негативно направленным спайком и последующим положительно направленным закругленным компонентом; данные ЭЭГ-проявления значительно более выражены во время non-REM-сна.
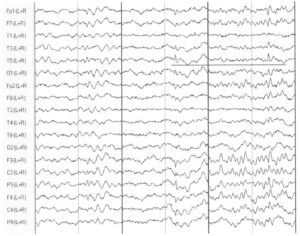
как и изображенные на Рис. 7, продемонстрированы при монополярным монтаже (референтный электрод, связанный с ухом). Следует отметить положительную направленность в лобных отведениях, обозначающую тангенциальный диполь при роландической эпилепсии
Характеристики тангенциально или горизонтально направленного диполя, который формируется при роландической эпилепсии, демонстрируют как негативное, так и позитивное направление волн во время разряда. Эта закономерность применяется для разграничения более «доброкачественного» характера ЭЭГ-паттерна роландической эпилепсии от в большей степени патологических острых волн в роландической области. Для этого диполя характерен максимум негативности в центрально-височной области и максимум позитивности в контралатеральной лобной (или вертексной) области, что наилучшим образом демонстрирует монополярный монтаж с референтным электродом.
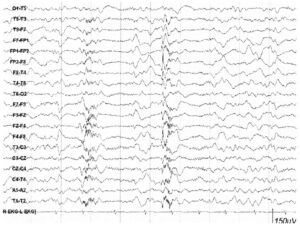
в правых лобных отведениях при лобной эпилепсии
Спайки в лобных отведениях часто обнаруживаются у пациентов с лобной эпилепсией, хотя они могут и отсутствовать (до одной трети пациентов). Они могут также появляться как фрагменты генерализованных пик-волновых разрядов, характерных для идиопатической генерализованной эпилепсии (ИГЭ), в состоянии дремоты. Интериктальные эпилептиформные разряды при лобной эпилепсии часто представляют собой спайки в сочетании с высокоамплитудными волнами с широким основанием, которые могут регистрироваться в контралатеральных лобных областях. При лобной эпилепсии может встречаться (до 2/3 случаев) вторичная билатеральная синхронизация или диффузные разряды, начинающиеся из ограниченного очага в лобной доле. Поперечные монтажи наиболее удобны, чтобы различить латерализованный генератор эпилептической активности от двух разных генераторов бисинхронной активности.
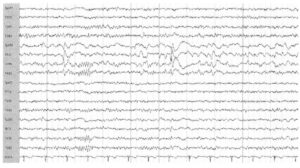
активность в виде комплексов спайк—медленная волна и фокального замедления в правой центральной области у пациента с опухолью правой лобной доли и парциальными эпилептическими приступами
Интериктальные эпилептиформные разряды в центральных областях могут регистрироваться при симптоматической локализационно-обусловленной эпилепсии в любом возрасте. В целом интериктальная эпилептиформная активность в центральных областях реже ассоциирована с эпилепсией, чем разряды, исходящие из височных или лобных областей. При некоторых состояниях возможно возникновение спайков в центральных областях при отсутствии эпилепсии. К ним относятся: детский церебральный паралич, мигрень и наследственная предрасположенность при отсутствии эпилептических приступов (например, сиблинги пациентов с роландической эпилепсией), а также некоторые варианты нормы (например, фрагментарный мю-ритм). В отличие от нормальных ритмов (например, мю-ритм), интериктальные эпилептиформные разряды в центральных областях часто имеют более быстрое «нарастание» амплитуды разряда, могут ассоциироваться с последующей медленной волной, возникают независимо от состояния пациента (не только в состоянии дремоты и в поверхностном сне) и/или ассоциированы с фокальным замедлением в той же области.
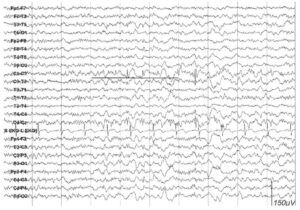
расположенные в срединных электродах у пациента с лобной эпилепсией
Срединные спайки могут выявляться в отведениях Cz, Fz и Pz и чаще наблюдаются у детей, однако могут встречаться и у взрослых. Изолированные спайки, полиспайки или патологические острые волны, расположенные по средней линии, наиболее часто регистрируются в центральных вертексных отведениях и имеют значительную связь с эпилепсией. Не существует определенного клинического синдрома, который характеризуется срединными спайками. Наиболее частый тип приступов в этом случае — тонические эпилептические приступы. У пациентов со спайками, расположенными в отведении Pz, или у пациентов с теменной эпилепсией скальповая ЭЭГ часто имеет ограниченные возможности или демонстрирует ложную локализацию эпилептиформных нарушений, включая интериктальные эпилептиформные разряды в височных или лобных областях.
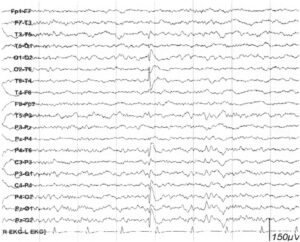
в правой затылочной области, выявляющийся как при биполярном, так и при референтном монтаже (на двух нижних каналах)
Интериктальные эпилептиформные разряды в затылочной области наиболее часто встречаются при доброкачественной эпилепсии детского возраста с затылочными пароксизмами и при позднем дебюте синдрома Панайотопулоса. Спайки в затылочных областях могут появляться и у пациентов, не страдающих эпилепсией, у которых интериктальные эпилептиформные разряды являются отражением генетической предрасположенности, а также при врожденной слепоте («игловидные спайки» — needle spikes у слепых). Интериктальные эпилептиформные разряды в затылочной области можно выявить у детей со зрительной дисфункцией и доброкачественной затылочной эпилепсией, а также у взрослых со структурным поражением и симптоматической затылочной эпилепсией в сочетании со зрительной аурой или без нее.
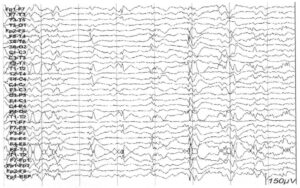
у пациента с генерализованной эпилепсией вследствие эпилептической энцефалопатии
Мультифокальные спайки могут встречаться у пациентов с локальным поражением, хотя обычно они ассоциированы с диффузным структурным поражением, вовлекающим серое вещество полушарий. Умственная отсталость и детский церебральный паралич — часто встречающиеся состояния у пациентов с независимыми мультифокальными спайковыми разрядами. Они могут отражать первичный очаг фокальной дисфункции или ассоциироваться с сопутствующими генерализованными эпилептиформными разрядами, как при синдроме Леннокса-Гасто.
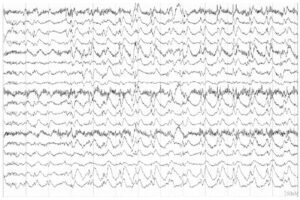
возникший по механизму вторичной билатеральной синхронизации. Следует отметить появление спайков в левой лобно-височной области до начала разряда
Вторичная билатеральная синхронизация — термин, применяемый в отношении генерализованных разрядов с фокальным началом. Эти диффузные разряды лучше дифференцируются, если отмечен «инициальный элемент» длительностью 400 мс или более у пациента с независимыми очаговыми интериктальными эпилептиформными разрядами. У пациентов с приступами, исходящими из медиальных отделов лобной доли, таких как дополнительная моторная зона, конвекс медиальных отделов лобной доли или поясная извилина, с большей вероятностью возникает вторичная билатеральная синхронизация, принимая во внимание близкое расположение мозолистого тела. При орбитальных лобных приступах интериктальные эпилептиформные разряды или замедление могут наблюдаться независимо в лобных и лобно-полярных областях. Для выявления разрядов, исходящих из этой области, важное значение имеет наложение срединных электродов, включая вертексные.
Список дополнительной литературы
- Abraham К., Ajmone-Marsan С. Patterns of cortical discharges and their relation to routine scalp electroencephalography. Electroencephalogr. Clin. Neurophysiol. Suppl. 1958; 10: 447-461.
- Ebersole J.S. Defining epileptogenic foci: past, present, and future. J. Clin. Neurophysiol. 1997; 14: 470-483.
- Gregory R.P., Oates T, Merry R.T. Electroencephalogram epileptiform abnormalities in candidates for aircrew training. Electroencephalogr. Clin. Neurophysiol. 1993; 86: 75-77.
- Maulsby R.L. Some guidelines for the assessment of spikes and sharp waves in EEG tracings. Am. J. EEG. Technol. 1971; 11: 3-16.
- Pedley T.A., Mendiratta A., Walczak T.S. Seizures and epilepsy. In: Ebersole J.S., Pedley T.A., eds. Current Practice of Clinical Electroencephalography. 3rd ed. Lippincott Williams & Wilkins, Philadelphia, 2003: 506—587.
- Pillai J., Sperling M.R. Interictal EEG and the diagnosis of epilepsy. Epilepsia 2006; 47 (Suppl. 1): 14-22.
- Shewmon D.A., Erwin R.J. The effect of focal interictal spikes on perception of reaction time. I. General considerations. Electroencephalogr. Clin. Neurophysiol. 1988; 69: 319—377.
- Tao J.X., Ray A., Hawes-Ebersole S., Ebersole J.S. Incracranial EEG substrates of scalp EEG interictal spikes. Epilepsia 2005; 46 (5): 669—676.