Электроэнцефалография (ЭЭГ) – метод исследования головного мозга, основанный на регистрации разности электрических потенциалов между двумя точками. Таким образом, основной и единственной задачей метода является выявление изменений электрического статуса клеток головного мозга, исключая гидродинамические, реографические, структурные и иные свойства.
В соответствии с Рекомендациями Международной Федерации Обществ электроэнцефалографии и клинической нейрофизиологии в основе ЭЭГ обследования лежат традиционные методы регистрации, анализа, описания и интерпретации ЭЭГ. В качестве медицинского документа выступает «Заключение», сделанное электроэнцефалографистом на основе визуального анализа «сырой» электроэнцефалограммы.
Полный цикл современного компьютерного электрофизиологического исследования включает 2 основных этапа, разделенных по времени:
- Регистрация электрофизиологических показателей пациента (испытуемого) с записью на жестком диске (сохранением в архиве).
- Визуальный и компьютерный анализ ЭЭГ (файла), выбранной из дискового архива.
Подготовка обследуемого и проведение обследования
Алгоритм ЭЭГ-исследования зависит от его цели и задач. Перечислим необходимые условия для проведения исследования. Помещение для ЭЭГ следует выбирать в наиболее тихой части здания, подальше от проезжих улиц, вдали от устройств, являющихся источниками электрических помех. Для уменьшения уровня помех необходимо обеспечить хорошую электрическую проводку и заземление. Исследование проводится в затененной комнате, изолированной от шума.
Согласно требованиям Международной федерации клинической электроэнцефалографии, стандартное ЭЭГ-обследование следует проводить в утренние часы, поскольку картина ЭЭГ существенно зависит от функционального состояния человека. Она различна в состоянии деятельности, покоя и сна.
Испытуемый должен находиться в удобном положении (сидя или полулежа), с закрытыми глазами, в расслабленном состоянии. Практика показывает, что при проведении обследования в положении пациента сидя или лежа на спине, неоценимую помощь оказывает наличие валика, помещенного под шею обследуемого для обеспечения комфорта во время проведения исследования и максимально возможной релаксации пациента, что позволяет минимизировать физические (электродные) и физиологические (электромиография) артефакты. Запись ЭЭГ обычно занимает 10-20 мин и должна включать не менее 1-2 мин записи при закрытых глазах, до применения различных функциональных нагрузок, и запись ЭЭГ во время стандартных процедур активации: при проведении гипервентиляции (до 3 мин) и фотостимуляции в соответствии с принятыми протоколами. Запись должна включать участки с открытыми и закрытыми глазами.
Специальные процедуры, потенциально опасные для пациента, должны выполняться только в присутствии квалифицированного врача, при наличии соответствующего оборудования, в том числе реанимационного, и информированного согласия пациента или ответственного лица.
ЭЭГ регистрируют в режиме реального времени при непрерывном мониторировании (просмотр ЭЭГ без записи на диск и запись на жесткий диск или иные носители). Этому предшествует соответствующая подготовка пациента и аппаратуры: инструктаж пациента о сущности процедуры, выбор схемы коммутации отведений на входных каналах биоусилителя, планирование программы выполнения физиологических проб, крепление электродов на голове испытуемого.
Инструктаж пациента и подготовка к процедуре
Следует учитывать влияние на ЭЭГ лекарственных препаратов и тонизирующих напитков, поэтому за 2-3 дня до процедуры необходимо отменить все препараты. В день проведения исследования следует исключать прием тонизирующих напитков (кофе, крепкий чай и др.). Накануне исследования пациенту рекомендуется вымыть голову и не пользоваться дополнительными средствами для укладки волос, не надевать украшения и заколки. Необходимо сообщить пациенту о безопасности процедуры для организма и ее безболезненности, проинструктировать пациента о том, как он должен сидеть (или лежать): не двигаться, закрыть глаза, не напрягаться, не моргать, зубы не сжимать, все команды о проведении функциональных проб выполнять молча.
Выбор схемы коммутации отведений на входных каналах электроэнцефалографа
Монтаж – порядок одновременного отображения определенного количества отведений записи ЭЭГ. Международная федерация обществ электроэнцефалографии при использовании компьютерных установок рекомендует проводить запись ЭЭГ в референциальном (монополярном) монтаже. Этот монтаж исходно заложен в установках программного обеспечения.
В условиях нестандартных исследований, требующих дополнительных точек для анализа или специальных схем, исследователь самостоятельно выбирает схему коммутации. В зависимости от цели исследования или состояния пациента возможно изменение схемы монтажа. В большинстве современных ЭЭГ-установок предусмотрены гнезда для создания нескольких схем монтажа, что позволяет запрограммировать несколько монтажей для их быстрого выбора.
Монтаж (montage, run) – фиксированный набор отведений, благодаря которому без помощи селектора записываются специально подобранные или стандартные программы отведений.
- Биполярный монтаж (bipolar montage) – множественные биполярные отведения при отсутствии общего для всех отведений электрода. В большинстве случаев в цепочке электродов смежные отведения имеют один общий электрод, соединенный со вторым входом одного усилителя и с первым входом следующего усилителя.
- Венечный биполярный монтаж (coronal bipolar montage) – способ расположения биполярных электродов в виде поперечных рядов. Его синоним – поперечный биполярный монтаж.
- Замкнутый биполярный монтаж (circumferential bipolar montage) – способ расположения биполярных пар электродов, когда они образуют замкнутый круг.
- Референциальный монтаж (referential montage) – монтаж, состоящий из референциальных отведений. Референциальный монтаж обязателен при проведении ЭЭГ-обследования. Использование этого монтажа при записи позволяет в последующем (при анализе ЭЭГ) провести ремонтаж по любой другой схеме монтажа, что заметно сокращает время записи.
Планирование программы выполнения физиологических проб
Для надлежащей регистрации ЭЭГ требует оценки влияния на нее различных стимулов. К стандартным и обязательным функциональным нагрузкам относятся реакция активации при открывании и закрывании глаз и гипервентиляция. Доктор должен самостоятельно разработать сценарий исследования в соответствии с предполагаемым диагнозом.
Основным требованием, предъявляемым к функциональным пробам, является стандартность их проведения и воспроизводимость, позволяющие сопоставлять данные, получаемые у разных обследуемых, и наблюдать за изменениями ЭЭГ одного больного в динамике.
Одна из распространенных проб – открывание и закрывание глаз. При этом возникают изменения ЭЭГ, позволяющие выявить степень контактности обследуемого, уровень его сознания и ориентировочно оценить реактивность ЭЭГ. Наряду с этим на ЭЭГ появляются характерные артефакты электроокулограммы, которые не следует путать с волнами, собственно ЭЭГ.
Гипервентиляцию используют для провокации судорожной активности, неэпилептических и психогенных атак (неэпилептических судорог, или псевдосудорог). Гипервентиляцию выполняют во всех случаях, кроме ситуаций, когда она не может проводиться по медицинским или иным показаниям (недавнее внутричерепное кровоизлияние, кардиологические или легочные заболевания, вызывающие у пациента одышку покоя, серповидноклеточная анемия, отсутствие кооперации со стороны пациента). Недопустимо проводить гипервентиляцию при наличии в анамнезе (последние 12 мес) инсультов (интракраниальных или субарахноидальных) и инфаркта миокарда. Интенсивность гипервентиляции определяется как слабая, средняя и сильная в зависимости от возраста пациента и его способности выполнять процедуру. При необходимости проведения гипервентиляции детям, не умеющим выполнить процедуру, можно использовать кислородные баллоны. При проведении гипервентиляции рекомендуется одновременно регистрировать электрокардиограмму (ЭКГ). Если на фоне гиперветиляции развивается тахикардия, процедуру следует остановить.
При стандартной методике ритмической фотостимуляции пациенту предъявляются световые вспышки различной частоты. Обязательно прерывать стимуляцию не менее чем на 10 с при смене частотных диапазонов световых мельканий. Выбор спектра ритмической стимуляции зависит от задачи исследования. Например, для провокации эпилептической активности при подозрении на абсансную форму эпилепсии рекомендуется проводить стимуляцию в диапазоне 2, 3, 4 колебаний/с длительностью до 10-15 с для каждого диапазона с перерывом между периодами стимуляции не менее 10 с.
Крепление электродов
Электроды представляют одно из важнейших звеньев, осуществляющих контакт между испытуемым и регистрирующей аппаратурой, поэтому правильная техника наложения электродов необходима для хорошего качества записи ЭЭГ. Подробнее читайте: Система наложения электродов 10-20.
Мостиковые электроды наиболее удобны при использовании и наиболее распространены: их можно быстро и надежно установить на поверхности головы испытуемого, причиняя ему минимум неудобств, и регистрировать биопотенциалы с поверхности головы, не нарушая волосяного покрова (рис. 1, А).
Ушные электроды – это различного рода прищепки или клипсы с встроенными контактными металлическими дисками, обернутыми тканью или наполненные пастой.
Очень важно учитывать материал, из которого изготовлены электроды. Экспериментальные данные показали, что наилучшим выбором являются хлор-серебряные или золотые электроды. Не рекомендуется одновременно использовать электроды, изготовленные из разного материала.
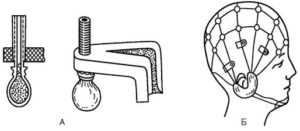
На голову испытуемого электроды крепят с помощью специальных шлемов-сеток. Обычно они изготовляются из эластичных резиновых тяжей, скрепленных пластмассовыми дисками и наушными секторами с регулируемым натяжением (рис. 1, Б). Электроды-мостики подсовывают под эти тяжи, а их шарообразный конец устанавливают в соответствующей точке на голове. Контакт с покровами головы осуществляют через шарообразное утолщение электрода, сделанное из мелкопористой губки или ваты, покрытое полотном, смоченным в насыщенном растворе поваренной соли (рис. 1, А). Перед установкой электродов волосы в месте контакта раздвигают, кожу протирают спиртом. Для удаления естественного жира и улучшения качества контакта можно использовать специальные гели (электродные пасты). Кроме регистрирующих электродов требуется электрод для заземления испытуемого.
Надлежащая техника наложения электродов при ЭЭГ включает в себя также обязательную проверку электродного импеданса, который не должен превышать 20 кОм. При большом импедансе ухудшается качество регистрации (появляются артефакты, такие как наводка переменного тока 50 Гц).
Калибровка оборудования
Кроме того, перед началом и после окончания регистрации необходимо проводить калибровку. Калибровка позволяет определить точность и чувствительность электроэнцефалографа. Чувствительность ЭЭГ-прибора при рутинных исследованиях должна составлять 5-10 мкВ/мм. Стандартно используется величина 7 мкВ/мм. Излишнее снижение чувствительности приводит к тому, что низкоамплитудная активность становится неразличимой. И наоборот, высокая чувствительность увеличивает размах «пера» с наложением трасс друг на друга или клипирует (срезает) верхушки волн (рис. 2).
Цифровые системы должны выводить на экран маркер шкалы – некий эталон для определения амплитуды колебаний ЭЭГ. Любой современный электроэнцефалограф представляет собой сложный электронный прибор с большими возможностями для вариации чувствительности и частотной полосы пропускания каждого канала. Правильный выбор и использование всех возможностей ЭЭГ-установки важен для получения высококачественных записей ЭЭГ, а также для правильной их трактовки.
Запись ЭЭГ должна содержать фамилию, имя и возраст пациента, дату проведения исследования. Идентификация должна производиться во время записи. Невыполнение этого требования может привести к различным нежелательным последствиям медицинского и юридического характера. Бланк основных данных, прилагаемый к каждой записи, должен включать указания на время записи, время и дату последнего приступа (если таковой имел место), состояние сознания во время исследования, список всех медикаментов, которые принимает пациент, а также медицинский анамнез, имеющий значение в данном случае, фамилию и имя врача, проводившего ЭЭГ-исследование.
Запись ЭЭГ на жесткий диск следует проводить после ее предварительного просмотра на экране, что позволит выявить артефакты и устранить причины их возникновения. Умение отличать артефакты и устранять их причины необходимо для получения истинной картины колебаний электрических потенциалов головного мозга.
Артефакты
➥ Основная статья: Артефакты ЭЭГ
Артефакты – запись любого постороннего процесса, не являющегося непосредственным выражением электрической активности головного мозга. Артефакты накладываются на ЭЭГ и могут полностью маскировать ее. В зависимости от их происхождения артефакты подразделяют на физические и биологические.
Артефакты физического происхождения чаще всего вызываются наводкой переменного тока. При записи ЭЭГ она выражается в появлении частоты 50 Гц и может полностью маскировать запись потенциалов мозга (рис. 3). Их устраняют улучшением крепления электродов, проверкой переходного сопротивления, а также, если наводка идет по всем каналам, проверкой общего заземления прибора и пациента. Причины наводки переменного тока могут быть связаны с плохим креплением электродов, обрывом проводов, соединяющих электроды с контактными гнездами в панели коммутатора, плохим общим заземлением прибора.
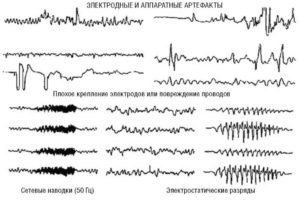
При поломке отводящих проводников следует заменить проводник.
При значительном сопротивлении электродов и их плохом контакте нужно смочить подушечки электродов, очистить контакты, подтянуть тяжи шлема. Технические неполадки в усилителе требуют вмешательства техника.
К артефактам биологического происхождения относятся ЭКГ-артефакт, сосудистый РЭГ-артефакт, кожно-гальванический артефакт (реакция КГР), глазодвигательный артефакт, электроокулограмма, миографический артефакт – электромиограмма, мышечные потенциалы, регистрируемые при сжимании челюстей, напряжении шейных мышц, движении губ, улыбке и при общем напряжении испытуемого. Наиболее частыми помехами могут быть мышечные потенциалы, которые очень трудно отличить от быстрых потенциалов, записываемых от мозга, наложение ЭКГ, которое обнаруживается по регулярному появлению на ЭЭГ острых пиков в такт сердцебиениям, наложение КГР в виде плавного смещения средней линии записи, влияние движений глаз и миганий, которые выражаются в виде характерных плавных или остроконечных колебаний на фоне ЭЭГ. Наиболее часто эти артефакты регистрируются в лобной, височной и затылочной областях. Глоссокинетический артефакт возникает в результате движений языком или глотания и может иметь ритмический характер, частота в диапазоне δ. Он может возникать также при жевательных движениях. В этом случае регистрируются характерные медленные колебания в сочетании с высокоамплитудной электромиограммной активностью (рис. 4).
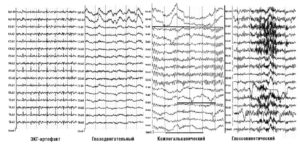
Чтобы ознакомиться с артефактами и научиться отличать их на ЭЭГ, рекомендуется их зарегистрировать. Например, при пробной записи ЭЭГ попросить испытуемого открыть, закрыть глаза, поморгать, сжать зубы, сглотнуть, покачать головой и т.д. При этом на ЭЭГ будет видно проявление артефактов в различных отведениях. Для устранения артефактов необходимо попросить испытуемого расслабиться, не сжимать зубы, не улыбаться.
Рекомендации экспертного совета по нейрофизиологии Российской противоэпилептической лиги по проведению рутинной электроэнцефалографии
1. Технические требования.
1.1. Для оценки электрической активности головного мозга необходимо использовать аппаратуру с, как минимум, 19 диагностическими каналами по международной системе «10-20». При использовании терминологии по системе «10-10» часть электродов меняет свое название: T3=T7, T4=T8, P3=P7, P4=P8.
Использование канала ЭКГ обязательно. Для мониторинга других физиологических показателей могут потребоваться дополнительные каналы: электромиограмма, электроокулограмма (ЭОГ).
Запись проводится в положении обследуемого лежа на спине или сидя, диагностические пробы могут выполняться в положении обследуемого лежа, сидя или стоя.
1.2. Все системы должны иметь соответствующее заземление. При этом все оборудование в каждом блоке (палате) должно иметь общую точку заземления.
1.3. В обычных клинических условиях нет необходимости в установке специальных систем электрической изоляции пациента и оборудования.
1.4. Необходимо иметь дополнительное оборудование для генерации ритмических, интенсивных световых вспышек (ритмическая фотостимуляция). При подозрении на стартл-эпилепсию или рефлекторные стартл-приступы необходимо иметь дополнительную аппаратуру для подачи ритмических звуковых вспышек (ритмическая фоностимуляция),
1.5. Гель. Для проведения ЭЭГ используется электродный контактный гель согласно ТУ 9398-004-76063983-2005.
1.6. Электроды.
Современные аппараты ЭЭГ оснащают электродными шлемами с вмонтированными чашечковыми электродами. Наряду со шлемами рекомендуется использование сетчатых шлемов для крепления двух типов электродов: чашечковых или мостиковых. При выборе типа электродов нужно ориентироваться на техническую составляющую: при проведении обследования в положении лежа предпочтительнее использовать чашечковые электроды; в положении сидя – можно использовать чашечковые и мостиковые электроды. Практика показывает, что при проведении обследования в положении пациента сидя или лежа на спине, неоценимую помощь оказывает наличие валика, помещенного под шею обследуемого для обеспечения комфорта во время проведения исследования и максимально возможной релаксации пациента, что позволяет минимизировать физические (электродные) и физиологические (электромиография) артефакты.
- Более подробно в основной статье: Электроды
1.7. Фильтры. Для обеспечения максимальной выявляемости патологической активности во время рутинной записи допустимо использовать частотный диапазон от 0,5 до 70 Гц. Необходимо иметь возможность полностью отключать высокочастотные фильтры (70 Гц и выше).
2. Протокол проведения исследования.
Проведение рутинной ЭЭГ рекомендуется осуществлять в монополярных (референтных) монтажных схемах с активными электродами, расположенными по системе «10-20» над правым и левым полушариями ГМ, и референтными электродами, расположенными справа и слева на ушах, сосцевидных отростках или других отдаленных от головного мозга точках (физический референт).
- Более подробно в основной статье: Протокол проведения ЭЭГ исследования.
3. Протокол написания заключения. Отчет по ЭЭГ должен включать 4 раздела.
- Более подробно в основной статье: Заключение ЭЭГ: интерпретация результатов